Neuropsychiatric development of children in the first 6 months of life born with fetus growth delay
- Authors: Ivanov D.O1, Kozlova L.V2, Derevtsov V.V3
-
Affiliations:
- St Petersburg State Pediatric Medical University, Ministry of Healthcare of the Russian Federation
- The Council of Federation of the Federal Assembly of the Russian Federation
- Federal Almazov North-West Medical Research Center
- Issue: Vol 8, No 1 (2017)
- Pages: 40-49
- Section: Articles
- URL: https://journals.eco-vector.com/pediatr/article/view/6114
- DOI: https://doi.org/10.17816/PED8140-49
- ID: 6114
Cite item
Full Text
Abstract
Full Text
ВВЕДЕНИЕ
Нервно-психическое развитие является одним из важных критериев здоровья у детей [4, 19], которое на протяжении последних лет жизни ухудшается [1]. Анализ доступных литературных источников указал на наличие противоречивых взглядов у ученых в отношении внутриутробной задержки роста (ВЗР) [2, 3, 5–12, 14, 16], в том числе и особенностей психомоторного развития у детей [21]. Некоторые ученые утверждают, что в неврологическом статусе в возрасте семи лет у детей, рожденных с ВЗР, нет отличий от детей, рожденных без таковой [20, 24]. Другие исследователи доказали, что при ВЗР у детей имеются существенные отклонения в неврологическом статусе, психическом развитии, развитии высших корковых функций и формировании микроцефалии [22, 24]. При ВЗР в возрасте шести лет большие неврологические нарушения (детский церебральный паралич, микроцефалия, эпилепсия, задержка психомоторного развития) имеют 2 % доношенных, минимальные неврологические дисфункции (нарушения тонуса, рефлексов, мелкой и крупной моторики) — 24 % доношенных [22]. При ВЗР имелись чаще снижение IQ, нарушения координации, латерализация, расстройства графомоторной активности, нарушение сна [23]. Особое значение в катамнезе у лиц, имевших ВЗР, занимает развитие гипоталамического синдрома, клинически манифестируемого в любом возрасте [6, 13, 15–18]. В связи с развернутой широкой дискуссией в отношении вопросов ВЗР и ее последствий в онтогенезе, неоднозначными взглядами у ученых в отношении неврологического статуса и психомоторного развития у детей становится актуальным их изучение.
Цель исследования: изучить особенности нервно-психического развития у детей, имевших ВЗР, в динамике первого полугодия жизни.
МАТЕРИАЛ И МЕТОДЫ
Под наблюдением в возрасте 2–3 суток, 1, 3 и 6 месяцев жизни находились дети 1-й группы (имевшие ВЗР) и дети 2-й группы (не имевшие ВЗР). Обследованные дети 1-й и 2-й групп рождены доношенными от матерей с отягощенным соматическим и гинекологическим анамнезом. Распределение детей представлено в табл. 1.
Таблица 1. Распределение обследованных детей
Показатель, абс. (%) | 1-я группа | 2-я группа |
2–3-и сутки жизни (n = 141) | ||
Всего | 72 (51,06) | 69 (48,94) |
Мальчики | 25 (34,72) | 34 (49,28) |
Девочки | 47 (65,28) | 35 (50,72) |
1 месяц жизни (n = 131) | ||
Всего | 66 (50,38) | 65 (49,62) |
Мальчики | 24 (36,36) | 33 (50,77) |
Девочки | 42 (63,64) | 32 (49,23) |
Нервно-психическое развитие определено | 58 (87,88) | 47 (72,31) |
3 месяца жизни (n = 118) | ||
Всего | 57 (48,31) | 61 (51,69) |
Мальчики | 21 (36,84) | 32 (52,46) |
Девочки | 36 (63,16) | 29 (47,54) |
Нервно-психическое развитие определено | 51 (89,47) | 39 (63,93) |
6 месяцев жизни (n = 109) | ||
Всего | 55 (50,46) | 54 (49,54) |
Мальчики | 20 (36,36) | 29 (53,7) |
Девочки | 35 (63,64) | 25 (46,3) |
Нервно-психическое развитие определено | 51 (92,73) | 35 (64,82) |
Примечание: здесь и в табл. 2–4 n — количество пациентов | ||
Проведено нерандомизированное, контролируемое, сравнительное, проспективное, когортное исследование. Включение младенцев в группы происходило с рождения. Критериями включения участников исследования в сравниваемые группы явилось наличие осложненной беременности, в том числе с ВЗР и без таковой, а также добровольного информированного согласия. Критерием невключения участников исследования явилась ВЗР, обусловленная наследственными и инфекционными факторами. Критерий исключения — добровольный отказ законных представителей.
Набор материала осуществлялся на базе отделения физиологии новорожденных. В последующем дети и их родители приглашались в консультативно-диагностическое отделение центра. Исследование проводилось на базе Перинатального центра ФГБУ «Северо-Западный федеральный медицинский исследовательский центр им. В.А. Алмазова» М3 РФ, Санкт-Петербург, Россия. Каких-либо специфических факторов, способных повлиять на выводы исследования, не зафиксировано.
Продолжительность периода включения в исследование — 6 месяцев. Период наблюдения — 1 год. Измерение показателей проводили при рождении, в 1, 3 и 6 месяцев жизни. В ходе исследования не произошло смещения запланированных временных интервалов. Нежелательные явления отсутствовали. Существенных ограничений исследования не имелось.
Использовали клинико-анамнестические, физикальные, статистические методы и наблюдение. Оценивали анамнез, физическое и психомоторное развитие. Масса тела, длина тела, окружность головы и окружность грудной клетки измерялись с помощью сантиметровой ленты по стандартной методике. Нервно-психическое развитие оценивали по методике, разработанной Н.М. Аскариной и др. [19].
Объем выборки продиктован научными и этическими соображениями, а также критериями включения в исследование. Подобраны статистически равнозначные выборочные совокупности, воспроизводящие генеральную совокупность. Оценивали достоверность различий показателей между группами с установлением t-критерия Стьюдента в случаях, когда данные исследования подчинялись закону нормального распределения Гаусса (критерий Шапиро – Вилкса, р < 0,05). В работе также использовали непараметрические критерии Манна – Уитни, Уилкоксона в случаях, когда данные исследования не соответствовали нормальному закону распределения. Статистический анализ данных проводили с использованием пакета компьютерных программ для статистического анализа StatSoft Statistica v. 10.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Дети 1-й группы рождались от более старших (р < 0,05) отцов и матерей, от матерей с меньшими (р < 0,05) весоростовыми показателями до беременности и значениями прибавок в весе за беременность (табл. 2).
Таблица 2. Сравнительная характеристика факторов риска, зарегистрированных у родителей, для групп детей, имевших внутриутробную задержку роста, и без нее
Показатель, M ± m, абс. (%) | 1-я группа | 2-я группа |
Возраст у родителей: отец, лет | 33,0 ± 6,0 | 31,0 ± 6,5 |
мать, лет | 29,51 ± 4,99 | 28,44 ± 4,09 |
Масса тела у матери до беременности, кг | 60,51 ± 12,29 | 65,18 ± 12,6 |
Длина тела у матери, см | 164,18 ± 6,2 | 166,45 ± 5,93 |
Прибавка в весе за беременность, кг | 9,78 ± 5,1 | 10,56 ± 4,4 |
Экстрагенитальные заболевания у матери | 66 (91,67) | 54 (78,26) |
Гинекологические заболевания | 38 (52,78) | 33 (47,83) |
Аборты в анамнезе | 25 (34,72) | 30 (43,48) |
Срок между последней беременностью меньше года | 9 (12,5) | 15 (21,74) |
Беременность: первая | 34 (47,22) | 29 (42,03) |
вторая | 18 (25) | 19 (27,54) |
третья и последующие | 20 (27,78) | 21 (30,43) |
На учете в консультации после 8 недель | 53 (73,61) | 50 (72,46) |
Токсикоз | 6 (8,33) | 10 (14,49) |
Угроза прерывания | 19 (26,39) | 25 (36,23) |
Преэклампсия | 17 (23,61) | 19 (27,54) |
Гестационный диабет | 10 (13,89) | 7 (10,15) |
Вызванная беременностью гипертензия | 5 (6,94) | 5 (7,25) |
Резус-иммунизация | 7 (9,72) | 9 (13,04) |
Вызванные беременностью отеки | 13 (18,06) | 17 (24,64) |
Измененное количество околоплодных вод | 12 (16,67) | 11 (15,94) |
Гематологические отклонения | 51 (70,83) | 61 (88,41) |
Признаки гипоксии у плода | 39 (54,17) | 9 (13,04) |
Роды: первые | 50 (69,44) | 44 (63,77) |
вторые | 17 (23,61) | 21 (30,43) |
третьи | 5 (6,94) | 4 (5,8) |
Преждевременный разрыв околоплодных оболочек | 29 (40,28) | 38 (55,07) |
Безводный промежуток 12 часов и более | 7 (9,72) | 9 (13,04) |
Стимуляция родовой деятельности | 4 (5,56) | 6 (8,7) |
Вагинальные роды | 55 (76,39) | 59 (85,51) |
Роды, осложненные отхождением мекония | 4 (5,56) | 1 (1,45) |
Примечание: здесь и в табл. 4 M — среднее значение показателя, m — стандартное отклонение среднего значения показателя | ||
Хронические соматические заболевания имела практически каждая мать детей 1-й группы, особенно настораживало сочетанное поражение органов и систем (у 90,28 %). Среди экстрагенитальных заболеваний у матерей 1-й группы доминировала патология сердечно-сосудистой (у 91,67 %) и эндокринной (у 75 %) систем. Дефицит массы тела, поливалентная аллергия у матерей 1-й группы встречались соответственно в 5,63 раза (у 14,81 %) и в 1,48 раза (у 27,78 %) чаще, чем у матерей 2-й группы (см. табл. 2).
Отягощенным оказался акушерско-гинекологический анамнез. Следует отметить хоть и не преобладающий, в сравнении с матерями 2-й группы, но высокий процент абортов у матерей 1-й группы (см. табл. 2).
Отягощенность соматического и акушерско-гинекологического анамнеза с учетом преобладания более поздних сроков постановки на учет в женской консультации при наступлении беременности сказалась на ее течении. У матерей 1-й и 2-й групп отмечались токсикоз легкой и средней степеней тяжести, угроза прерывания, гематологические отклонения, преэклампсия легкой и средней степеней тяжести, гестационный диабет, изменение количества (преобладало маловодие) околоплодных вод (см. табл. 2).
С учетом особенностей соматического, акушерско-гинекологического анамнеза плоды, имевшие ВЗР, оказались более чувствительны к повреждающим факторам, о чем свидетельствовало наличие у них признаков гипоксии, подтвержденных результатами кардиотокографии (см. табл. 2).
Патологическое течение родов наблюдалось у 59,72 % женщин 1-й группы. Дети 1-й группы, в сравнении с детьми 2-й группы, в 1,63 раза чаще рождались оперативным путем, а роды через естественные пути в 3,83 раза чаще осложнялись отхождением мекония в околоплодные воды (см. табл. 2).
В раннем неонатальном периоде жизни переходные состояния регистрировались у 86,11 % детей 1-й группы и у 71,01 % детей 2-й группы, чаще были представлены: максимальной убылью массы тела более 10 %, токсической эритемой, желтухой I–II степеней тяжести, полицитемией и гипогликемией (табл. 3).
Таблица 3. Характеристика новорожденных
Показатель, абс. (%) | 1-я группа | 2-я группа |
Обвитие пуповины вокруг шеи | 7 (9,72) | 15 (21,74) |
Оценка по шкале Апгар: 6–7 баллов | 0 | 3 (4,35) |
7–8 баллов | 15 (20,83) | 4 (5,8) |
8–9 баллов | 57 (79,17) | 62 (89,86) |
Максимальная убыль массы тела: на 1–2-е сутки | 45 (62,5) | 36 (52,17) |
больше 10 % | 4 (5,56) | 5 (7,25) |
Эритема токсическая | 9 (12,5) | 5 (7,25) |
Кожно-геморрагический синдром | 5 (6,94) | 12 (17,39) |
Родовая опухоль | 10 (13,89) | 17 (24,64) |
Кефалогематома | 3 (4,17) | 5 (7,25) |
Анемия | 9 (15,25) | 17 (42,5) |
Полицитемия | 18 (30,51) | 10 (25) |
Желтуха | 49 (68,06) | 39 (56,52) |
Гипогликемия | 14 (33,33) | 5 (29,41) |
Церебральная ишемия I–II степеней тяжести | 47 (65,28) | 33 (47,83) |
Данные нейросонографии: | 31 (43,06) | 25 (36,23) |
| 19 (61,29) | 12 (48) |
| 2 (6,45) | 2 (8) |
| 10 (32,26) | 10 (40) |
| 0 | 1 (4) |
| 4 (12,9) | 3 (12) |
Клинические синдромы: | 47 (65,28) | 33 (47,83) |
| 21 (44,68) | 6 (18,18) |
| 8 (17,02) | 12 (36,36) |
| 18 (38,3) | 15 (45,46) |
| 18 (38,3) | 16 (48,49) |
Примечание: общий анализ крови выполнен у 59 детей 1-й группы, у 40 детей 2-й группы, уровень сахара в крови определен у 42 и 17 детей соответственно | ||
У детей 1-й группы гипогликемия чаще купировалась медикаментозно, а желтуха клинически проявлялась более выраженно и нередко имела волнообразное течение, нуждаясь в фототерапии.
При рождении у детей 1-й группы определены меньшие (р < 0,05) антропометрические данные, что сохранялось в течение периода наблюдения и представлено в табл. 4.
Таблица 4. Антропометрические показатели у детей первого полугодия жизни
Показатель, M ± m | При рождении | Один месяц жизни | ||
1-я группа | 2-я группа | 1-я группа | 2-я группа | |
n = 72 | n = 69 | n = 64 | n = 56 | |
Масса тела, г | 2678,0 ± 242,1 | 3343,6 ± 366* | 3717,6 ± 465** | 4326,9 ± 536,8*/ |
Длина тела, см | 48,96 ± 1,42 | 51,83 ± 1,84* | 52,75 ± 1,89** | 55,53 ± 2,33*/ |
Окружность головы, см | 33,14 ± 1,23 | 34,75 ± 1,31* | 36,03 ± 1,2** | 37,18 ± 1,1*/** |
Окружность груди, см | 30,88 ± 1,89 | 35,54 ± 1,59* | 33,97 ± 1,82** | 35,77 ± 1,84*/ |
Показатель, M ± m | 3 месяца жизни | 6 месяцев жизни | ||
n = 58 | n = 55 | n = 58 | n = 55 | |
Масса тела, г | 5502,2 ± 658,3/ | 6167,9 ± 664,7*/ | 7125,3 ± 746,3/ | 7832,6 ± 832,0*/ |
Длина тела, см | 59,73 ± 1,85/ | 61,9 ± 2,27*/ | 66,01 ± 2,3/ | 68,03 ± 2,52*/ |
Окружность головы, см | 39,21 ± 1,24/ | 40,25 ± 1,52*/ | 42,21 ± 1,37/ | 43,23 ± 1,42*/ |
Окружность груди, см | 38,51 ± 1,96/ | 39,59 ± 1,74*/ | 41,65 ± 1,98/ | 42,43 ± 2,01*/ |
Примечание: здесь достоверность различий (р < 0,05): * между 1-й и 2-й группами, / в динамике | ||||
Неврологический статус и психомоторное развитие у детей
Высокую частоту церебральной ишемии ученые отмечали при ВЗР [9–12]. В нашем исследовании при ВЗР у новорожденных церебральная ишемия I–II степеней тяжести выявлена в 1,36 раза чаще. Наиболее часто у детей 1-й группы имела место общемозговая симптоматика в виде синдрома угнетения ЦНС. Синдром угнетения ЦНС у детей был представлен мышечной гипотонией, гипорефлексией, монотонным слабым криком. Несколько реже регистрировался синдром возбуждения ЦНС, который проявлялся громким криком, двигательным беспокойством, кожной гиперестезией, напряжением мышечного тонуса, оживлением рефлексов, ярко выраженным поисковым рефлексом с нарушением акта сосания. Значительным процентом представлена вегетативная дисфункция. В то же время у новорожденных 2-й группы наиболее часто имела место общемозговая симптоматика в виде синдрома возбуждения ЦНС, фиксировались синдром угнетения ЦНС и вегетативная дисфункция (см. табл. 3).
По данным нейросонографии у детей, имевших ВЗР, определялись кисты сосудистых сплетений, внутрижелудочковые кровоизлияния I степени тяжести, вентрикулодилатация (см. табл. 3).
В 1-й месяц жизни у детей, имевших ВЗР, среднее значение окружности головы меньше (р < 0,05), чем у детей 2-й группы. За месяц жизни у детей 1-й и 2-й групп средние значения прибавки окружности головы сопоставимы и составили 2,82 ± 1,47 и 2,48 ± 1,3 см соответственно. Увеличение окружности головы более 1,5 см зарегистрировано практически у каждого ребенка 1-й и 2-й групп. Средние значения окружности головы у детей 1-й и 2-й групп преобладали над средними значениями окружности грудной клетки (см. табл. 4).
В неврологическом статусе у 10 (17,24 %) детей, имевших ВЗР, отмечались тремор подбородка и верхних конечностей, нарушение сна (плохое засыпание, беспокойный сон, изменение соотношения дневного и ночного сна), повышение мышечного тонуса, выражавшееся в общей скованности, сохранение при различных манипуляциях флексорной позы, при пассивных движениях повышенное сопротивление разгибанию. Мышечная гипотония с умеренным снижением физиологического флексорного тонуса наблюдалась у 9 (15,51 %) детей. Спонтанная двигательная активность снижена при всех нарушениях мышечного тонуса. Рефлекторная деятельность у 21 (36,21 %) ребенка также была изменена. Наблюдались спонтанные рефлексы Моро, Бабинского. При проверке тонического шейного и лабиринтного рефлексов отмечены асимметрия мышечного тонуса и позы. Другие безусловные рефлексы в отдельных случаях были усилены (у 13,79 %) или угнетены (у 17,24 %). Слуховое и зрительное сосредоточение у детей 1-й группы, в сравнении с детьми 2-й группы, оказалось менее длительным. Способности к прослеживанию за движущимся предметом у 12,07 % детей 1-й группы не наблюдалось.
В динамике проявления вегетативных нарушений у новорожденных, имевших ВЗР, выявлялись в 3,8 раза чаще, были более выраженны, чем у детей, не имевших ВЗР.
Таким образом, 13 (22,41 %) детей, имевших ВЗР, составили группу внимания. У этих детей уже в неонатальном периоде жизни имели место признаки нарушения нервно-психического развития в разной степени выраженности, в основном по линии развития «движение общее», т. е. дети пытались поднимать голову, но не могли удерживать ее лежа на животе 5–20 секунд. У всех детей доминировало нижнегармоничное развитие, а ускоренное нервно-психическое развитие имело место у 9 (15,52 %) детей 1-й группы и у 5 (10,64 %) детей 2-й группы (в основном по линиям развития «зрительный анализатор» (длительно следили взглядом за движущейся перед глазами игрушкой), «слуховой анализатор» (прислушивались, искали источник звука поворотами головы), «эмоции» (улыбались в ответ на речь взрослого), «движений общих» (хорошо держали голову 1–2 минуты в вертикальном положении, лежа на животе) (рис. 1).
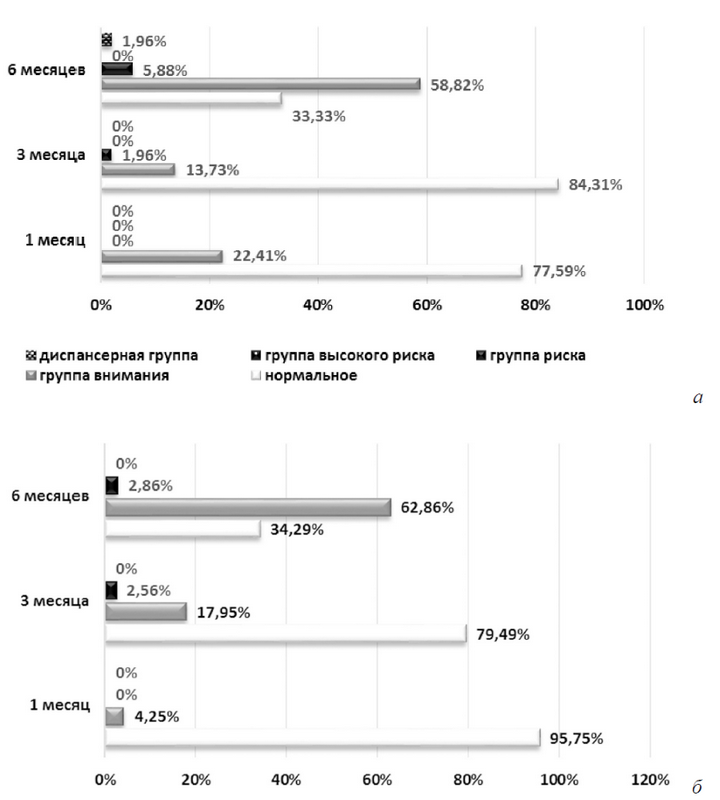
Рис. 1. Нервно-психическое развитие у детей первого полугодия жизни: а) дети, имевшие внутриутробную задержку роста; б) дети, не имевшие внутриутробной задержки роста
В 3 месяца жизни у детей 1-й группы среднее значение окружности головы меньше (р < 0,05), чем у детей 2-й группы. За два месяца жизни у детей 1-й и 2-й групп средние значения прибавок окружности головы практически сопоставимы и составили 3,11 ± 0,77 и 3,15 ± 0,84 см соответственно. Увеличение окружности головы более 3 см зарегистрировано у 15 (25,86 %) детей 1-й группы и у 18 (32,73 %) детей 2-й группы. При этом средние значения окружности головы у детей 1-й и 2-й групп достоверно не различались (несколько преобладали) от средних значений окружности грудной клетки, происходило их выравнивание (см. табл. 4).
Среди жалоб у детей, имевших ВЗР, преобладали указания на беспокойство ребенка, немотивированный плач. Реакция прослеживания была фрагментарной у 19,61 % детей. Изменение мышечного тонуса разной степени выраженности обнаруживалось у 19,61 % пациентов. Так, 8 (15,69 %) детей плохо удерживали голову в положении лежа на животе. Безусловные рефлексы не редуцировались у 9,8 % пациентов. Последующее наблюдение за детьми позволило установить уменьшение частоты и выраженности клинических проявлений вегетативной дисфункции.
Задержка нервно-психического развития встречалась у 15,69 % детей 1-й группы и у 20,51 % детей 2-й группы. Негармоничное развитие наблюдалось у 5 (9,8 %) детей 1-й группы и у 2 (5,13 %) детей 2-й группы. Так, задержку по одной или нескольким линиям развития на один эпикризный срок (группа внимания) имели 13,73 % детей 1-й группы и 17,95 % детей 2-й группы, на два эпикризных срока (группа риска) — 1,96 и 2,56 % соответственно (см. рис. 1). В основном изменения касались таких линий развития, как «движение общее» (дети лежа на животе на предплечья не опирались и голову высоко не поднимали, в вертикальном положении на руках у взрослого не удерживали хорошо голову, при поддержке подмышки крепко не упирались о твердую опору ногами, согнутыми в тазобедренных суставах и выпрямленными в коленных суставах), «движение руки» (дети случайно не наталкивались на игрушки, низко висящие над их грудью (10–15 см справа и слева), не разжимали пальцы и не пытались захватить игрушку). Отставание в нервно-психическом развитии I степени тяжести имели 15,69 % детей 1-й группы и 12,82 % детей 2-й группы. Ускоренное нервно-психическое развитие, опережение на один эпикризный срок, фиксировалось у 50,98 % детей 1-й группы и у 71,79 % детей 2-й группы. Высокое развитие, опережение на два эпикризных срока, имели 7,69 % детей 2-й группы. Опережение нервно-психического развития наблюдалось в основном по таким линиям развития, как «зрительный» (находили глазами источник звука) и «слуховой» (поворачивали голову на звук) анализаторы, «эмоции» (громко смеялись, узнавали мать), и в некоторых случаях по таким линиям развития, как «движение руки» (захватывали подвешенную игрушку, ощупывали и осматривали ее), «активная речь» (длительно и певуче гулили), «навыки» (при кормлении придерживали грудь, бутылочку).
В 6 месяцев жизни у детей 1-й группы среднее значение окружности головы меньше (р < 0,05), чем у детей 2-й группы. За три месяца жизни у детей 1-й и 2-й групп средние значения прибавок окружности головы практически сопоставимы и составили 3,07 ± 1,06 и 3,19 ± 1,21 см. Увеличение окружности головы более 4,5 см зарегистрировано у 3 (5,36 %) детей 1-й группы и у 3 (6 %) детей 2-й группы. Средние значения окружности головы у детей 1-й и 2-й групп достоверно не различались (несколько преобладали) от средних значений окружности грудной клетки (см. табл. 4).
Нарушение мышечного тонуса, чаще его снижение или дистония, встречалось у 21,57 % детей 1-й группы и у 14,29 % детей 2-й группы. Последующее наблюдение за детьми позволило установить рост частоты и выраженности клинических проявлений вегетативной дисфункции, но процент ее был ниже, чем при рождении.
Частота и выраженность нарушений нервно-психического развития у детей возросли. Так, нормальное нервно-психическое развитие имело место практически в одинаковом проценте случаев у детей 1-й группы и у детей 2-й группы. Нижнегармоничное развитие определено у 35,29 % детей 1-й группы и у 37,14 % детей 2-й группы. Негармоничное нервно-психическое развитие наблюдалось у 54,9 % детей 1-й группы и у 23,08 % детей 2-й группы. Группу внимания составили 58,82 %, группу риска — 5,88 %, а диспансерную группу — 1,96 % детей 1-й группы. В то же время группу внимания составили 62,84 %, группу риска — 2,86 % детей 2-й группы (см. рис. 1). Отмечались изменения по следующим линиям развития: «движение общее» (затруднения в переворачивании с живота на спину, не начинали ползать) — у 21,57 % детей 1-й группы и у 14,29 % детей 2-й группы, «активная речь» (не произносили отдельные слоги) — у 70,59 и 60 %, «навыки» (не ели с ложки, не раскрывали рот раньше, чем ложка коснется губ, не снимали пищу губами) — у 13,73 и 2,86 %, «социальное поведение» (не реагировали на свое и чужое имя) — у 19,61 и 14,29 % соответственно. Отставание нервно-психического развития I степени тяжести (в основном по линии «активная речь», реже по линиям «движение общее», «движение руки») имело место у 60,78 % детей 1-й группы и у 57,14 % детей 2-й группы, II степени тяжести зафиксировано у 5,88 и 8,57 %, ускоренное нервно-психическое развитие определено у 23,53 и 17,14 % соответственно. Опережение нервно-психического развития на один эпикризный срок имело место в основном по линии «движение руки», т. е. дети постукивали игрушкой об игрушку, перекладывали игрушки из одной руки в другую.
ЗАКЛЮЧЕНИЕ
Таким образом, с учетом особенностей соматического, акушерско-гинекологического анамнеза плоды, имевшие ВЗР, в сравнении с плодами, не имевшими ВЗР, оказались более чувствительны к повреждающим факторам. В раннем неонатальном периоде жизни у новорожденных, имевших ВЗР, чаще, чем у детей, рожденных без таковой, фиксировались меньшие показатели физического развития (что сохранялось в течение всего наблюдения), большая частота церебральной ишемии с преобладанием синдрома угнетения ЦНС и высоким процентом вегетативной дисфункции. В возрасте 1 месяца жизни задержка нервно-психического развития у детей 1-й группы преобладала по группе внимания. К 3 месяцам жизни задержка нервно-психического развития выявлялась несколько реже. К 6-месячному возрасту частота и степень выраженности задержки психомоторного развития возрастали у детей 1-й и 2-й групп, более выраженные изменения имели дети 1-й группы.
ВЫВОД
ВЗР у детей в грудном периоде жизни связана с увеличением частоты и нарастанием степени тяжести задержки нервно-психического развития к первому полугодию жизни.
About the authors
Dmitry O Ivanov
St Petersburg State Pediatric Medical University, Ministry of Healthcare of the Russian Federation
Author for correspondence.
Email: doivanov@yandex.ru
MD, PhD, Dr Med Sci, Professor, Rector, Сhief Neonatologist Russian Federation
Lyudmila V Kozlova
The Council of Federation of the Federal Assembly of the Russian Federation
Email: lvkozlova@senat.gov.ru
MD, PhD, Dr Med Sci, Professor, Deputy Chairman of the Federation Council Committee on social policy Russian Federation
Vitaly V Derevtsov
Federal Almazov North-West Medical Research Center
Email: vitalyderevtsov@gmail.com
MD, PhD, pediatric cardiologist Russian Federation
References
- Баранов А.А. Состояние здоровья детей в Российской Федерации // Педиатрия. – 2012. – Т. 91. – № 3. – С. 9–14. [Baranov AA. Children’s state of health in the Russian Federation. Pediatriya. 2012;91(3):9-14. (In Russ.)]
- Бикметова Е.С. Задержка роста плода: молекулярно-генетические особенности, факторы риска, прогнозирование. Автореф. дис. … канд. мед. наук. – Кемерово, 2014. [Bikmetova ES. Delay of fetus growth: molecular and genetic features, risk factors, prognosis. [dissertation] Kemerovo; 2014. (In Russ.)]
- Бушуева Э.В., и др. Факторы риска рождения детей с задержкой внутриутробного развития // Саратовский научно-медицинский журнал. – 2010. – Т 6. – № 3. – С. 528–530. [Bushueva EV, et al. Risk factors for prenatal development delay in children. Saratovskiy nauchno-meditsinskiy zhurnal. 2010;6(3):528-530. (In Russ.)]
- Громбах С.М. О критериях оценки состояния здоровья детей и подростков // Вестник АМН СССР. – 1976. – № 1. – С. 29–34. [Grombakh SM. To the criteria of children’s and young adults’ health assessment. Vestnik AMN SSSR. 1976;(1):29-34. (In Russ.)]
- Иванов Д.О., Петренко Ю.В., Кашменская В.Н. Особенности ангиогенеза у новорожденных с ЗВУР // Детская медицина Северо-Запада. – 2013. – Т. 4. – № 4. – С. 4–10. [Ivanov DO, Petrenko YV, Kashmenskaya VN. Features of angiogenesis in neonates with IUGR. Detskaya meditsina Severo-Zapada. 2013;4(4):4-10. (In Russ.)]
- Иванов Д.О., Козлова Л.В., Деревцов В.В. Вегетативная дисфункция и адаптационно-резервные возможности у детей, рожденных с внутриутробной задержкой роста, в первом полугодии жизни // Педиатр. – 2016. – Т. 7. – № 4. – С. 77–89. [Ivanov DO, Kozlova LV, Derevtsov VV. Vegetative disfunction and adaptive reserve potential in children born with fetus growth delay in the first 6 months of life. Pediatrician (St Petersburg). 2016;7(4):77-89. (In Russ.)].
- Макаров И.О., Юдина Е.В., Боровкова Е.И. Задержка роста плода. – М.: Медпресс-информ, 2012. [Makarov IO, Yudina EV, Borovkova EI. Delay of fetus growth. Moscow: Medpress-inform; 2012. (In Russ.)]
- Оразмурадов А.А., Апресян С.В., Радзинский В.Е. Плацентарная недостаточность: реалии и перспективы. Информационное письмо с комментариями проф. В.Е. Радзинского «Плацентарная недостаточность — опять загадки и предложения». – М.: StatusPraesens, 2009. [Orazmuradov AA, Apresyan SV, Radzinskiy VE. Placental insufficiency: reality and prospects. Informatsionnoe pis’mo s kommentariyami prof. V.E. Radzinskogo “Platsentarnaya nedostatochnost’ — opyat’ zagadki i predlozheniya”. Moscow: StatusPraesens; 2009. (In Russ.)]
- Пальчик А.Б. Лекции по неврологии развития. – М.: Медпресс-информ, 2013. [Pal’chik AB. Lecture on development neurology. Moscow: Medpress-inform; 2013. (In Russ.)]
- Пальчик А.Б., Евстафеева И.В. Концепция оптимальности в перинатологии: понятийные границы и диагностическая ценность // Педиатр. – 2011. – Т. 2. – № 4. – С. 3–6. [Pal’chik AB, Evstafeeva IV. Optimality concept in perinatology. Pediatr. 2011;2(4):3-6. (In Russ.)]
- Пальчик А.Б., Федорова Л.А., Понятишин А.Е. Неврология недоношенных детей. – М.: Медпресс-информ, 2014. [Pal’chik AB, Fedorova LA, Ponyatishin AE. Neurology of premature infants. Moscow: Medpress-inform; 2014. (In Russ.)]
- Пальчик А.Б., Шабалов Н.П. Гипоксически-ишемическая энцефалопатия новорожденных. – М.: Медпресс-информ, 2006. [Pal’chik AB, Shabalov NP. Hypoxic-ischemic encephalopathy in newborns. Moscow: Medpress-inform; 2006. (In Russ.)]
- Середа Ю.В., Шабалов Н.П. Нейроциркуляторная дисфункция. – СПб.: Питер, 2006. [Sereda YuV, Shabalov NP. Neurocirculatory dysfunction. Saint Petersburg: Piter; 2006. (In Russ.)]
- Стрижаков А.Н., Игнатко И.В., Тимохина Е.В., и др. Синдром задержки роста плода. – М.: ГЭОТАР-Медиа, 2013. [Strizhakov AN, Ignatko IV, Timokhina EV, et al. Fetus growth inhibition syndrome. Moscow: GEOTAR-Media; 2013. (In Russ.)]
- Тропников Е.К., Мирончик И.Н. Патологическая анатомия внутриутробной гипотрофии // Архив патологии. – 1982. – Т. 44. – № 4. – С. 75–77. [Tropnikov EK, Mironchik IN. Pathological anatomy of fetal hypotrophy. Arkhiv patologii. 1982;44(4):75-77. (In Russ.)]
- Тур А.Ф. Пропедевтика детских болезней. Учебник для педиатрических факультетов медицинских институтов. – 6-е изд. – СПб., 1971. [Tur AF. Propaedeutics of children’s diseases. The textbook for pediatric faculties of medical institutes. Saint Petersburg; 1971. (In Russ.)]
- Фатеева Е.М. Дистрофия пренатального происхождения в раннем детском возрасте. – М.: Медицина, 1969. [Fateeva EM. Dystrophy of the prenatal origin at an early children’s age. Moscow: Meditsina; 1969. (In Russ.)]
- Шварков С.Б. Особенности вегетативной дистонии у детей. – М.: Медицина, 1991. [Shvarkov SB. Features of vegetative dystonia in children. Moscow: Meditsina; 1991. (In Russ.)]
- Шестакова В.Н. Концептуальные взгляды на здоровье ребенка. – Смоленск: Смоленская городская типография, 2004. [Shestakova VN. Conceptual views upon children’s health. Smolensk: Smolenskaya gorodskaya tipografiya; 2004. (In Russ.)]
- Berg AT. Child neurological morbidity and its association with gestational age, intrauterine growth retardation and perinatal stress. Paediatric and Perinatal Epidemiology. 1988;2:229-38.
- Bos AF, Einspieler C, Prechtl HFR. Intrauterine growth retardation, general movements and neurodevelopmental outcome: a review. Developmental Medicine and Child Neurology. 2001;43:61-68.
- Hadders-Algra M, Huisjes HJ, Touwen BCL. Perinatal risk factors and minor neurological dysfunction: significance for behaviour and school achievement at nine years. Dev Medicine and Child Neurol. 1988;30:482-491.
- Harel S, Leitner Y, et al. Children with intrauterinegrowth retardation: a longitudinal followup at 3 and 6 years of age. Longitudinal studies in children atrisk; 1998.
- Low JA, et al. Intrauterine growth retardation: a study of longterm morbidity. Am J Obstet Gynecol. 1982;142:670-77.
- Tenuovo A, et al. Developmental outcome of 519 small-for-gestational age children at the age of two years. Neuropediatrics. 1988;19:41-5.
Supplementary files









